ビッグデータを用いた特定健康診査・保健指導の効果の検証―MetS ACTION-J study―
プレスリリース
国立研究開発法人国立循環器病研究センター
国立研究開発法人日本医療研究開発機構
国立循環器病研究センター(大阪府吹田市、理事長:小川久雄、略称:国循)予防医学・疫学情報部の中尾葉子上級研究員、宮本恵宏部長らの研究チームは、特定健康診査(以下「特定健診」、注1)や特定保健指導(注2)の結果を集約した「ナショナルデータベース」を分析し、特定健診および特定保健指導制度による生活習慣病抑制効果を明らかにしました。本研究成果は国立研究開発法人日本医療研究開発機構(AMED)「地球規模保健課題解決推進のための研究事業」の支援により行われたもので、米国の科学雑誌「PLOS ONE」オンライン版に平成30年1月9日に掲載されました。
背景
代表的な生活習慣病である高血圧の患者数は約677万人、糖尿病は約317万人、脂質異常症は約147万人で、増加の一途をたどっています。これら生活習慣病の罹患により動脈硬化が進行することで、心疾患と脳血管疾患の総称である循環器病を発症する危険性が増大します。循環器病は国民医療費や要介護原因の大きな割合を占めているため、その原因である生活習慣病の予防と治療は国民の精神的・財政的負担の軽減、さらには国家財政の改善のために不可欠です。
特定健診・特定保健指導制度(以下「本制度」)は、他国に類を見ない規模で実施されている、わが国独自の制度です。本制度で収集したデータは厚生労働省で「ナショナルデータベース(NDB)」として蓄積されています。本研究では、腹部肥満および心血管リスクを有する国民に本制度による生活習慣改善指導を行うことで、メタボリックシンドローム(注3)や心血管リスクに改善が見られるかを検証しました。
研究手法と成果
中尾研究員らのチームは、2008年に特定健診を受診した約2,000万人のうち、①2011年も特定健診を受診し、②降圧薬、脂質異常症治療薬、糖尿病治療薬を内服しておらず、③糖尿病の基準を満たさない受診者のデータの中から保健指導対象者(1,019,688人)を抽出し、保健指導受診群(111,779人)と非受診群(907,909人)に分類して解析・比較を行いました。その結果、受診群では非受診群に比べ3年後にメタボリックシンドロームと診断される割合を31%抑制し、腹部肥満(注4)も33%改善しました(図1)。また、受診群は血圧・中性脂肪・ヘモグロビンA1c(糖尿病を判別する指標)の高値、HDLコレステロール低値などの心血管リスクも有意に改善しました(図2)。
本研究でわかったことと今後の展望
本研究により、個人の生活習慣改善に国家レベルの政策として介入がなされることでメタボリックシンドローム、肥満、心血管リスクを長期的に抑制できる可能性が科学的に証明されました。一方で、健康に対する意識が高い人ほど特定保健指導の受診や改善に積極的である可能性も考えられます。今後も引き続きNDBなどのビッグデータを活用した研究によりわが国の医療政策の効果を多角的に検証し、病気の予防および国民の健康に対する意識向上につなげることを目指します。
お問い合わせ先
報道機関からの問い合わせ先
国立循環器病研究センター
TEL:06-6833-5012(代表)
総務課広報係(内線2116) 星・中野
AMED事業に関するお問い合わせ先
国立研究開発法人日本医薬品研究開発機構(AMED)
国際事業部 国際連携研究課
〒100-0004 東京都千代田区大手町1-7-1
TEL:03-6870-2216
E-mail:chikyukibo"AT"amed.go.jp
※E-mailは上記アドレス"AT"の部分を@に変えてください。
注釈
- (注1)特定健康診査(特定健診)
- メタボリックシンドローム(注3参照)に着目した、40~74歳までの国民を対象とした健診。がん、心疾患、脳血管疾患などの原因となる生活習慣病の予防を目的として2008年より実施している。
- (注2)特定保健指導
- 特定健診の結果から生活習慣病発症リスクが高く、かつ生活習慣改善による発症予防効果が期待できる場合に、専門の保健師や栄養士が介入し生活習慣の見直しを目指す指導。
- (注3)メタボリックシンドローム
- 内臓肥満の基準(ウエスト周囲長[へそ周り]が男性85cm以上、女性90cm以上)を満たしており、かつ①血圧130/85mmHg以上②空腹時血糖110mg/dL以上③中性脂肪150mg/dL以上またはHDLコレステロール40mg/dL未満のうち2項目以上を満たしている状態。運動不足や過食などを原因とする生活習慣病の前段階。
- (注4)腹部肥満
- 内臓に脂肪がたまりすぎる状態のこと。腹部肥満状態では高血圧や高血糖、脂質異常症など生活習慣病が起こりやすくなり、動脈硬化が進行する原因となる。
- なお、下図にある「肥満」は体重の指標である体格指数(BMI)が25以上(わが国の場合)である状態のことで、内臓脂肪に限らず皮下脂肪過多の場合も含まれる。肥満そのものは病気ではないが、肥満による健康障害を呈する、もしくは内臓脂肪過多のため健康障害が予測される状態は「肥満症」と呼ばれ、医学的な治療が必要になる。
図表
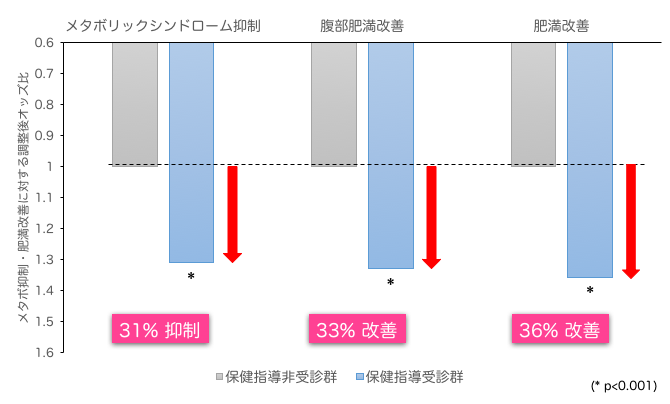
(図1)保健指導受診群・非受診群のメタボ抑制等効果の比較
縦軸の「オッズ比」とは、ある事象の起こりやすさを2つの群で比較して示す統計学的な尺度です。図1の左「メタボリックシンドローム抑制」において、非受診群(グレー)のオッズ比を「1」とした時、受診群(青)のオッズ比が「1」であれば、メタボリックシンドローム抑制効果が両群で同じということです。一方、本結果のように受診群のオッズ比が「1」より大きい場合、メタボリックシンドローム抑制効果が受診群でより高いことを意味し、逆に受診群のオッズ比がもし「1」より小さければ、受診群においてメタボリックシンドローム抑制効果が低いことを意味します。腹部肥満改善、肥満改善も同様です。オッズ比の算出にあたっては、受診群と非受診群の集団のばらつきを調整する統計手法を用いています。
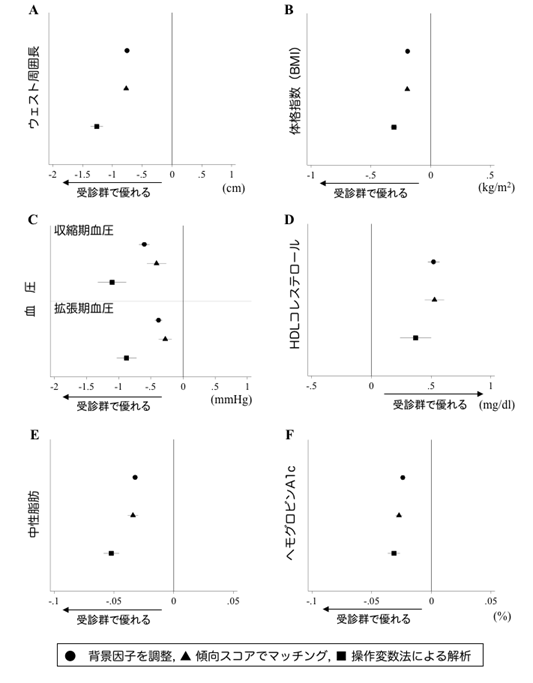
(図2)心血管リスク改善効果
図中のマーク(●、▲、■)が「0」であった場合、受診群と非受診群で効果が同じことを意味します。一方、A, B, C, E, Fでは「0」より左側にマーク(●、▲、■)があると受診群で改善効果があることを意味し、一方、Dは「0」より右側にマークがあると受診群で改善効果があることを意味します。また、効果を正しく評価するため、受診群と非受診群の集団のばらつきを調整する3段階の統計学的解析(●、▲、■)を実施しています。
関連リンク
掲載日 平成30年1月26日
最終更新日 平成30年1月26日


