アーカイブ 国立精神・神経センター メディカル・ゲノムセンター(NCNP MGC)

[取材協力]
NCNP メディカル・ゲノムセンター センター長 後藤 雄一先生
NCNP メディカル・ゲノムセンター 利活用推進室 室長 吉田 寿美子先生
NCNP メディカル・ゲノムセンター バイオリソース管理室 室長 服部 功太郎先生
NCNP メディカル・ゲノムセンター バイオリソース部 研究員 松村 亮先生
患者・医師・研究者の「三方良し*」の精神でバイオバンキングを実践
精神・神経・筋疾患克服に向けた創薬や高度医療への貢献を目ざして
「国立精神・神経医療研究センター(以下、NCNP :National Center of Neurology and Psychiatry)」バイオバンク施設のフリーザーには、前身である国立武蔵療養所神経センター時代から診断目的で採取した40年前の筋組織が保存されている。驚くべきことに、それらの試料は今でも利活用できる良質な保存状態にあり、一貫して詳細な病理所見が付随されている。さらに、近年加わった脳脊髄液・血液試料についても豊富な診療情報が付帯され、すぐ提供できる状態にあるという。しかし、それらの試料が今日(こんにち)も利活用され、かつ、順調に新規追加されている理由は、スピーディーな利用審査体制、そして、疾患系バイオバンクだからこそ実現した独自のITシステムと医療現場への支援にあった。
*:三方良し 「売り手良し」「買い手良し」「世間良し」の3つの「良し」のこと。売り手の都合だけで商いをするのではなく、買い手が満足し、さらに商いを通じて地域社会の発展に貢献しなければならないといった、近江商人の心得。
歴史に裏打ち・積み重ねられた、疾患系バイオバンクとして特化した試料収集
NCNPバイオバンクは、精神・神経・筋疾患の克服に向けて、NCNP内の研究所や病院で収集する ヒトの試料と臨床情報を共通プラットフォームで一元管理し、包括的な研究利用同意(以下、包括的同意)取得も新たに取得するほか、図1に示すように以前から集められている多様なバンクを漸次統合・連携化を進めている。
この運営を担う「NCNP メディカル・ゲノムセンター(以下、MGC)」は、臨床研究推進を担う組織「NCNPトランスレーショナル・メディカルセンター」の臨床開発部が、2015年4月の組織改編に伴い独立するかたちで編成されたものだ。
NCNPバイオバンクでは現在、全血、血清、血漿、DNA 、脳脊髄液 (以下、CSF :cerebrospinal fluid)、病理組織 (筋肉と脳)などの試料と付随する臨床情報を提供(詳細はWebサイト「NCBNカタログデータベース 」で公開中)しているが、その中でも筋組織数が群を抜いて多い 。
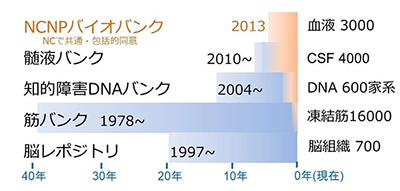 図1:NCNPバイオバンク検体試料収集に関する年表(種類と2017年12月段階での収集総数)
図1:NCNPバイオバンク検体試料収集に関する年表(種類と2017年12月段階での収集総数)

「筋組織の検体保存開始は"バイオバンク"という言葉がなかった1978年頃から。始めは年間20~100検体くらいでしたが、それが徐々に増え、今では実に年間1,000検体以上になっています。凍結筋は延べ1万8,000検体 集まりました。世界一の検体数です。これらは全て保存開始から継続して-80℃のフリーザーで保存しています。しかも、生の筋肉だけでなく、筋肉の検体一つひとつ全てが診断に必要な染色をしたプレパラート状態でも残され、その当時の病理所見、診療情報が付帯しています」そう語るMGCの後藤 雄一センター長(写真1)から案内された筋フリーザー室には、個別にラベル付きの小瓶に収められた凍結筋(写真2)と、試料の貸し出し記録ノートがそのまま残されている。凍結筋の9割5分は、NCNPへ診断を希望して外部から集まってきたもの。診断結果を提供元に返し、残った検体をバイオバンクに使わせもらう形(包括的同意)を取っている。採取方法はほぼ40年間変わっておらず、上腕二頭筋か大腿四頭筋のどちらかから、直径5~7ミリ、長さ1センチ弱の筋を採取、固定し、必要に応じてスライスしてから解凍していると言う。最近、骨格筋の採取法や固定法を日本語、英語、タイ語で解説する動画を発表した(「筋生検・固定・検体送付の手技解説動画」をタイと共同制作(2018年1月12日 NCNPプレスリリース))。

筋組織での経験やノウハウは脳の検体保存に応用され、1997年から日本全体カバーする医療機関ネットワークでレポジトリ化を開始、NCNP内では延べ700組織が集まった。CSFも、背中から採取する際の痛みの軽減(極細針による浸潤麻酔)や副作用軽減(ペンシルポイント針、テーパー針など特殊な針を利用)などの工夫を通じて2010年から順調に収集されており、後述する試料の品質向上に適した条件等も調べ上げている。
血液は1回に約20ml採取し、遠心分離した上で、血清、血漿、DNAに分け 、-80℃のディープフリーザー(DNAのみ4℃)等で保存されている 。なお、NCNPは2013年から6つの国立高度専門医療研究センターのバイオバンクによる「ナショナルセンター・バイオバンクネットワーク(以下、NCBN :National Center Biobank Network )の機関として多施設協力体制でのバイオリソースの収集・活用を推進に貢献しており、血液・CSFについてはNCBNの包括的同意取得と共通問診票利用を行っている。
そもそも、NCNPでは1997年の医療法改正によって医療機関に「説明と同意」義務が課せられる以前から、患者からの研究利用に関する書面による同意取得を行い、こと研究のための検体提供同意(IC)は研究倫理ガイドライン施行前の2000年から開始し、それ以前に検体についても遡っての同意取得の作業を行ったという。「うちのICのフォームが、ヒトゲノム研究で用いた倫理ガイドラインの原形になっているんですよ」と後藤センター長は話す。
研究者のニーズに応える利用しやすい良質の試料と情報 両方が伴わなければ意味がない

精神疾患患者については、MGCに所属する6名の臨床心理士がIC取得のほか、各種の症状評価、神経心理学的検査も行っている。また、筋組織は採取後の処理方法が難しいため北海道から沖縄までMGCの医師が直接出向き従事することもあるという。 さらに、独自のITシステム「NCNPバイオバンク データベース」(図2)の開発・運用もMGCスタッフで内製化。それらへの対応理由は、"円滑な収集"と "品質へのこだわり"にあるが、提供・解析を含むバイオバンク運営は、病院等の兼務者を含む19名で行われ、維持されている。
試料提供者から、NCNPバイオバンクとして包括的同意 (図3)を取り、さまざまな疾患研究に使える試料は、現在、血液(血清と血漿) 、 CSF、DNA 、筋組織 (NCNP病院由来の筋組織 10,000検体)、手術脳 である。
「研究同意は、どうしても統合できる部分とできない部分があります。一番の要因は、当院に来ていただいて取った試料と、外部機関から送られてくる試料とがあるから。試料によって研究利用についての同意の内容が違う場合があります」(後藤センター長)
MGCの臨床心理士が精神疾患患者にICと簡易診断面接、各種の症状評価を行うのは、精神疾患の分類が仮説に留まり、医師によって差が出易いことが要因だ。MGC 利活用推進室の吉田 寿美子室長は「糖尿病のように数値で測れない難しさ。臨床情報の質は、医師の経験や検査内容などにかなり影響されます」と語る。臨床心理士は、うつ症状などの評価をHAM-Dなどの標準的な評価法で行うが、同じ水準を維持するために定期的に国内の第一人者たちによる標準化トレーニングを行っていると言う。
筋組織採取の標準化も同様だ。「筋組織は処理が適切になされていないと使い物にならない。処理できる人材を育てるために1986年から年1・2回、全国から医師が集まる教育実習セミナーを実施しています。MGCゲノム診療開発部ならびに臨床ゲノム解析部の西野 一三部長が主催するこのセミナーは、全国で600人ぐらいの方受講しています。」(後藤センター長)
人材も育成しつつ、研究利用の可能な筋組織は1万8,000検体のデータだ。
また、有効な臨床情報を豊富に付けることも重要と考えている。精神疾患であれば、まずMGCの臨床心理士による簡易診断面接や各種の症状評価結果。「NCNPで精神・神経・筋疾患、発達障害に関する統合イメージング研究を推進する『脳病態統合イメージングセンター(IBIC)』からは、精神疾患の診断にも画像情報が有効だと聞きます。そのほか、生理検査、脳波、場合によっては光トポグラフィーを行う場合も。ある1つの疾患にいろいろな角度から迫れる病理所見、そこも"質"ですね」(吉田利活用推進室長)
質担保の面で、今、バイオバンクの国際規格文書案 ISO20387について議論が進められているが、NCNP は既にISO15189(臨床検査室-品質と能力に関する特定要求事項)を取得している。MGC バイオリソース管理室の服部 功太郎室長は、ISO取得が長期的にはコスト面にもメリットをもたらすと語る。「医療的な判断の7割以上が臨床検査結果に基づいています。しかし、世界中で新しい検査法を作ろうとして研究が進められている中、その大半が再現されていない。その原因の大半が解析の前段階、試料の取り方、保存の仕方などのバラツキにあると言われている。だからバイオバンクは世界的に標準化を求められているのです。標準化への対応は本当に手間のかかる作業です。しかし、取り組むことが結果的に、より早く、より低費用で成果を患者に届けることができると見ています」

臨床心理士の目線から、柔軟に改修可能なデータベースシステムを設計・構築
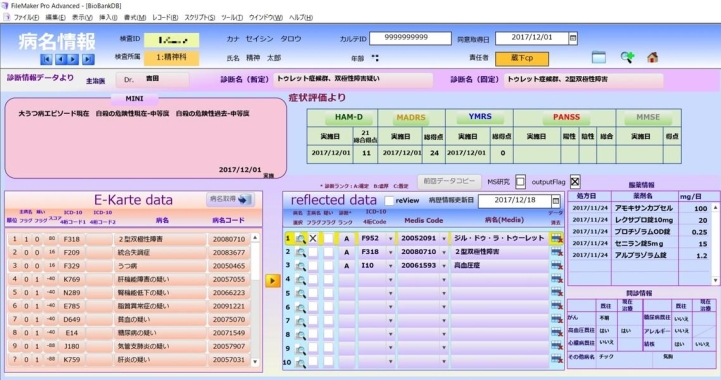
開始時期が異なることから2016年までプロジェクトごとに散在していたデータベースも、診療科を横串する自主開発のITシステム「NCNPバイオバンク データベース」の導入で一元化。常に院内でデータ連携が取れるようにした。主たる開発者は、バイオリソース管理室の臨床心理士でありシステムエンジニアでもある松村 亮研究員、実験研究担当の宮川 友子氏だ。このシステムでは、まず、電子カルテから入力された診療情報が連携匿名化サーバを介して、またMGCのPCから入力された問診表や症状評価などの情報が直接、それぞれMGCのデータベースサーバに保存される。ここから、個人情報をブロックしたデータに変換され、研究者やNCBNカタログデータベースへ提供される仕組みだ。検体の分注・再分注、残量確認が可能な払い出し管理はもちろん、MGC の臨床心理士が問診する各種症状評価の専用フォームも用意されており、電子カルテと連携して、候補となる病名の重みづけがなされる(図4・5)。最終的には投薬や問診情報と総合して、ICD-10(国際疾病分類第10版)やMEDISのコードが付与される仕組みだ。試料IDから、症状を時系列で追うこともできる。これらは全てFileMakerを用いて内製で作られている。それは技能を持つ松村研究員が在籍するからだけでなく、何よりNCNP内部スタッフが使いやすいシステムを、臨床心理士の目線から柔軟に構築する必要性を予見していたからだと言う。
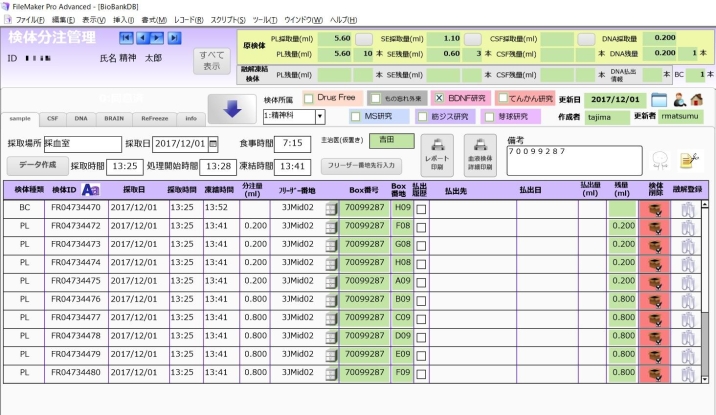
1回の払い出しで求められるのは、だいたい100例ぐらい、多いものでは400例ぐらい。求められる試料の融解回数もリアルタイムでわかる。しかし、まだ手入力する情報が多く、払い出しした際の追加記録や、分注、小分けにしたものを登録する作業のマンパワー確保などが今後の課題だ。 このようなシステム導入によって効率化・一元化が図られるだけでなく、払い出し状況から利用状況が見えてくると言う。「重症例と、健常者や薬を使っていない方、いわゆるコントロールはすごく出ていく。反対に、軽症の方、診断がなかなかつかない方のものはマーカー開発には使いにくく、どうしても死蔵されてしまう。2回以上使われている試料は1/10から1/5ぐらい。そもそも使われるのは、ざっと1/3症例ですから、その中でも本当に複数回使われる検体は限られてしまうのです」と服部室長は話す。
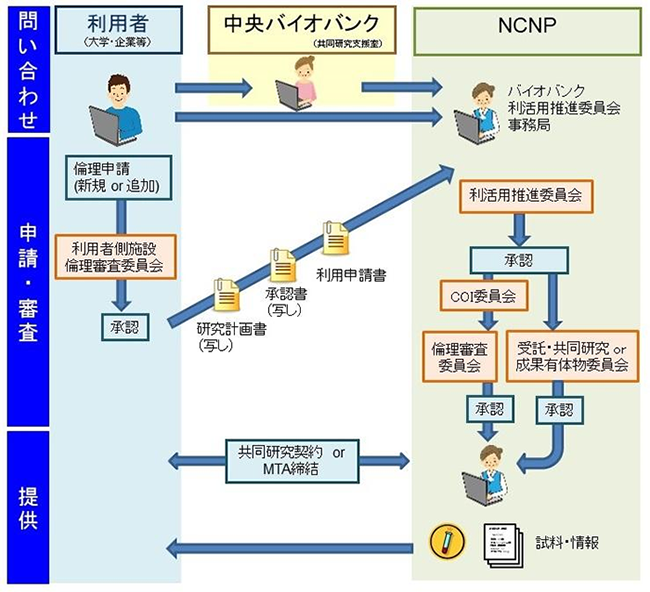
適切な倫理審査と提供の迅速化を目ざして、関係部署が協力 企業からの提供依頼が急増中
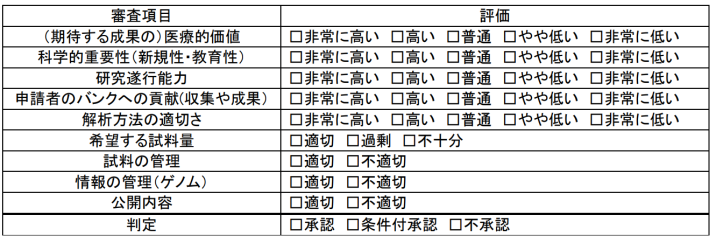
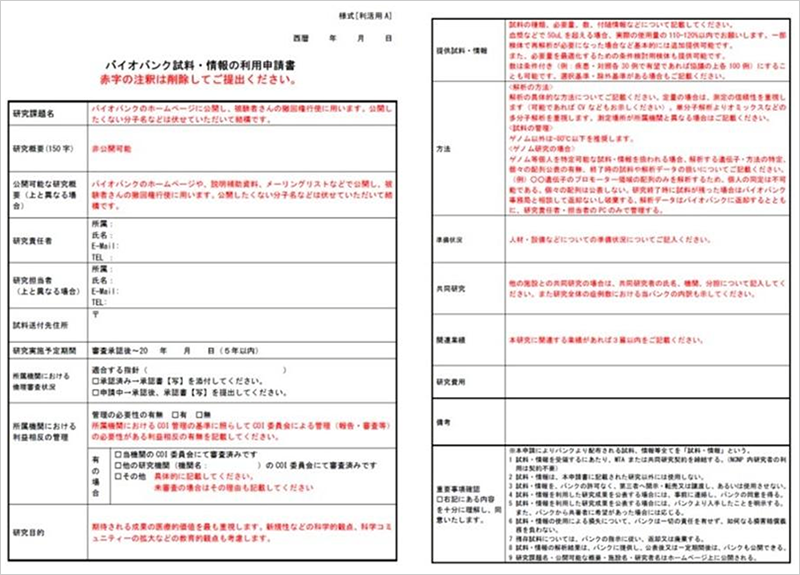
これら質の高い試料や情報が揃えられても、利用しやすいバンクとなるためには壁がある。 その1つが、ガイドラインに準拠した倫理審査だ。 MGCでは試料を死蔵させないことを第一に、2016年4月に審査項目(図6)や体制などシステムをを倫理委員会と討議を重ねて見直した(図7)。これにより、申請から提供 まで3~6ヵ月かかっていたものを、最短8週間と大幅に短縮。また、申請に必要な申請書もできるだけ簡略化し、申請者側施設での基本的な研究倫理申請さえ通っていれば、2ページの書面で済むよう収めた(図8)。「なるべく早く、迅速に提供すること、利用していただくことが大事。バイオバンクはあくまでも手段です」(後藤センター長)
倫理委員会や共同研究委員会などの協力も得て、2016年からは利活用がとても円滑に進むようになったと言う。
使い勝手の良さが評価され、製薬を中心とした企業からも分譲を中心に利用が増えた。疾患バイオバンクとしては"疾患の克服に資する"ことが目標であり、その出口に最も近い企業で利用されることは、患者からも喜ばれるそうだ。
後藤センター長 と服部室長は、「製薬会社からは、コンプライアンスがきちんとしていること、知財権が確保できること、早く使えること、申請等の負担が少ないことを望まれる。私たちも分譲をできるだけ負担のない形で出せるので、関わる業務負担がかなり削減されました」と話す。
企業提供については、2012年から2017年12月段階までに 、分譲(MGCには知財権なし)は6件、共同研究は3件となっている。
脳脊髄液の保存条件調査やうつ病問診票の活用など足元の研究からバンクを活かす

NCNPメディカル・ゲノムセンターとして、研究の側面からもバイオバンクを活かしている。後藤センター長は、「バイオバンクの試料やDNAデータなどを使って、病気の原因を探る研究もしています。ここで出てきた新しい治療法を使って臨床試験もやるという、これが理想ですね。今、ゲノム医学、ゲノム医療と言われていますけれども、こういった積み重ねがないと始まらない」と研究者の目線から語った。
特に、稀(まれ)な疾患のための創薬・診断方法に向けた利用に期待を寄せていることから、MGCでは昔の検体のゲノム解析のハイスループット化を進めている。新しい病気について調べる場合に昔の検体も含めてもう一回検査すると、昔の検体から該当するゲノムの変化が見つかることがあると言う。「希少疾患ですと、やはり1例ではだめなのです。2例、3例見つかると本当に疾患だということがわかる。昔の検体も含めて数が必要」(後藤センター長)
具体的な利活用方法として、吉田利活用推進室長と服部バイオリソース管理室長は、筋ジストロフィーと精神疾患との関連解明や、脳脊髄液による神経疾患・精神疾患用 診断バイオマーカーの開発を挙げている。前者は特に、NCNP病院 神経内科の森まどか先生が中心となり研究を進めているBecker型筋ジストロフィーと統合失調症スペクトラム障害との関連だ。これまでにもDuchenne型やBecker型筋ジストロフィーにおいてジストロフィン遺伝子内におけるプロモーター領域の欠損と知能障害や自閉症との優位な関係性が明らかになっているが、バイオバンクデータを元に、このプロモーター領域の欠損と発達障害との関連についてかなりの手ごたえをもって探っていると言う(参考資料1)。吉田利活用推進室長は「筋ジストロフィーにおいてメンタルケアは重要という、医療に役立つ成果になりつつある」と期待を寄せている。

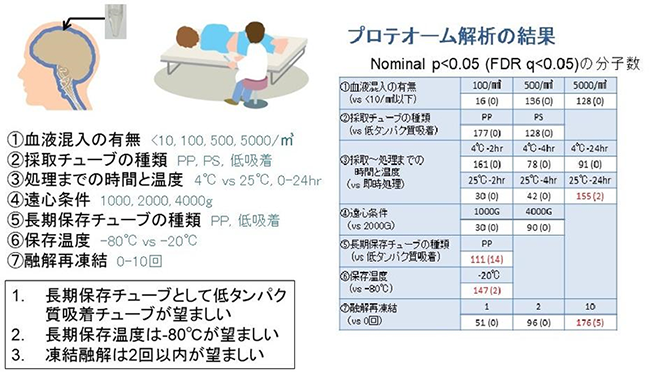
また後者は、CSFからリン酸化タウ蛋白の値を計測し感度・特異度80~90%でアルツハイマーを診断する検査をモデルに、神経疾患・精神疾患用のバイオマーカーを探索するものだ。そのために、より高品質のCSF採取条件設定が必要と考え、プロテオーム解析の結果から、CSF保存品質に影響を与える要因を分析した。そこから①長期保存チューブには低タンパク質吸着チューブ、②長期保存温度は-80℃、③凍結融解は2回以内などの試料品質に望ましいなどの条件を明らかにしている(図9、参考資料2)。なお、MGCではCSFを、最初の0.5~1mlは廃棄し、1本目のチューブに一般検査用 1~2mlを、2本目のチューブ(タンパク質低吸着)に研究用10ml採取している。これを4000G・4℃で遠心し採取より30分以内にディープフリーザーへ保存している。2017年12月15日段階で、統合失調症328、うつ病198、健常対照310を含む1033件の精神疾患CSF試料を研究目的で採取し保存している。さらにNCNP病院と連携し、診療目的で採取し、研究利用の同意を得たパーキンソン病、アルツハイマー病などのCSFも3,170検体(うち上記と同様の高品質試料は1,257検体)を収集している。これらを元に、うつ病のサブタイプを反映するマーカーなどさまざまな成果が出始めている。
その他、糖尿病とうつ病との関係性について、MGCが取った共通問診票の因子分析から明らかにしている(参考資料3)。「外来Ⅱ型糖尿病患者の1か月間のうつ病有病率は7.9%と高い。従来の糖尿病患者に認められる抑うつは糖尿病合併症による二次的なQOL低下に伴って出現するのではなく、糖尿病合併症、特に神経障害は独立して関係することを明らかにしています。今後、糖尿病抑うつと糖尿性精神障害の両社に共通する生理学的な基盤究明が望まれます」(吉田利活用推進室長)
特にこのような精神・神経疾患、希少疾患へのアプローチに関心を持つ研究者に、MGCのバイオバンクデータ等を多様な角度から分析して、国際的な医療、創薬研究などにつなげて欲しいと後藤センター長らは考えている。
近江商人の「三方良し」の精神と診療現場の負担を増やさない仕組みで運営体制構築
吉田利活用推進室長は、バイオバンク立ち上げに際してスタッフの意識改革から始めたことが、今のNCNPバイオバンクの礎となっていると話す。「近江商人の『三方良し』*の精神を掲げています。このプロジェクトを開始するに当たり、バンクだけが得をするというのはよくないと。協力してくれる患者のためにもなり、世間的にも社会貢献できるようなものになるべき。例えば症状評価も、担当医に戻して患者が目にする。これくらいだった症状の具合が、これくらいによくなりましたと臨床に還元しなくては。そのためには、情報と人と物と場所がちゃんと全部つながっていないとだめです。"検体は誰のものか"の考え方の擦り合わせも大事。『公』のものなのですが、それがなかなか医師には浸透しない。自分の患者だから自分のものだと思ってしまうんですね」
後藤センター長は、「臨床検査部長として診療もしている吉田先生がおり、私は研究所におりながら病院の役職もある。それが"みんながよくなる方法はどういうものか"と一緒に話し合って考え出してきた」と振り返る。服部バイオリソース管理室長も、「なるべく診療現場の負担を増やさない仕組みが円滑な収集につながった」と話す。
そういった事から、意識を揃えて従事できる、優秀な人材の必要性を実感しているが、研究費に頼ると5年任期といった雇用の不安定さが付きまとう。この面で、継続的な公的資金が欲しいと後藤センター長は話す。また、検体を保存するフリーザースペース確保も、大きな問題だ。「昔の検体を捨てる、整理する決断は、なかなか難しい」(後藤センター長)
臨床情報・生活情報とが結びつく健常コホートとバイオバンク連携の未来
NCNPでは、筋ジストロフィーに関する患者レジストリー「Remudy」 というプロジェクトが進められている。これを成功モデルとしながら、NCNPバイオバンクでは他の精神・神経領域にも拡大しようとしている。これらの患者レジストリーとバイオバンク事業を結びつけることがとても大事と考えていると言う。「患者レジストリーをやって、フォローもして、その時々に把握した情報をきちんとデータベース化して、状態が良い時・悪い時と両方見ていく。ある程度状態が良くなったら患者は通常病院から離れていかれるのですが、1度バンクへ登録された方に、定期的に検査しに来てもらうことは、登録者にとっても状態を確認できて良いでしょう」後藤センター長は、バイオバンクにとって"時間軸"が非常に弱い部分だと語る。「私は、NCNPでしかできない健常コホートもすべきだと思っています。例えば、CSFのtauタンパク質。年代ごとの正常値などの基準が日本では出ていないのです。各年代の基準値を超えたなら、症状が出ていなくとも治療を始められる」コホートでCSFを取るのはなかなか難しいが、NCNPならできると思うと後藤センター長は話す。
また、バイオバンク同士の横のつながりだけでなく、コホート研究や患者レジストリーとつながる支援にも期待している。「臨床情報と生活情報とが結びつく、それを時間軸で追っていけるというのは、患者さんにとっても非常にいいですし、まさに世間よしですね」(後藤センター長)
世界的に有名な英国・大規模バイオバンク「UK Biobank」は、うつ病や認知症を含む疾患の予防、診断、治療の向上を目的とした国民の健康のためのリソースセンターとして機能しているが、その日本版・ネットワーク型をイメージさせるコメントだ。その実現に欠かせなのは、まさに「三方良し」の精神だろう。
(取材日:2017年12月18日)
インタビュー映像
研究者経歴
後藤 雄一(ごとう ゆういち)
1982年に北海道大学医学部卒業。同年に北海道大学医学部小児科 医員。1988年から国立精神・神経センター 神経研究所 微細構造研究部 研究員。1991年に米国スタンフォード大学医学部発生生物学講座 研究員、科学技術庁長期在外研究員を併任。1993年から国立精神・神経センター武蔵病院 小児神経科 医長。1994年から同センター 神経研究所 微細構造研究部 室長、1999年に同センター 同研究所 疾病研究第二部長に就任。2010年から国立精神・神経医療研究センター トランスレーショナル・メディカルセンター 臨床開発部長(2011年から副センター長)、病院 遺伝カウンセリング室医長/臨床検査部遺伝子検査診断室医長を併任。2015年に同センター メディカル・ゲノムセンター長、疾病研究第二部 部長、トランスレーショナル・メディカルセンター 副センター長、病院 遺伝カウンセリング室医長/臨床検査部遺伝子検査診断室医長を併任。
吉田 寿美子(よしだ すみこ)
1962年、埼玉県生まれ。1987年3月に山形大学医学部卒業。同年6月から国立精神・神経センター武蔵病院で精神科研修を2年行い、1989年6月から東北大学医学部精神科に入局。東北大学では精神保健指定医と医学博士の学位を取得した後、1998-2000年に米国ミシガン大学に留学。帰国後、東北大学医学部 講師。2003年4月仙台大学体育学部保健福祉学科 教授。2007年4月からは埼玉医科大学精神科・心療内科に講師として転任。2008年11月に同科 准教授。2009年9月にNCNP院 臨床検査部長。精神科 外来医長を併任。2015年にNCNP MGCバイオリソース部・利活用推進室 室長を併任。
服部 功太郎(はっとり こうたろう)
1969年、千葉県生まれ。1995年に千葉大学医学部卒業、2001年に同大学院修了(医学博士)。千葉大学付属病院 医員、千葉県救急医療センター 医員、大阪大学生命機能研究科 研究員、国立精神・神経センター 微細構造研究部 室長を経て、2009年より国立精神・神経センター神経研究所 疾病研究第三部(2015年に国立精神・神経医療研究センター室長に名称変更)室長。メディカル・ゲノムセンターバイオリソース管理室 室長も併任する。
松村 亮(まつむら りょう)
1977年、東京都生まれ。高校卒業後、IT系エンジニア職(治験、会計、人事システム設計・開発等)を経て2009年に駒澤大学文学部卒業、2011年に目白大学大学院心理学研究科修了(心理学修士)。2012年より国立精神・神経医療研究センター メディカル・ゲノムセンターバイオリソース部 研究員。トランスレーショナル・メディカルセンター情報管理・解析部研究員、病院臨床検査部心理療法士も併任する。
参考資料
-
(参考資料1)
厚生労働科学研究委託費 障害者対策総合研究事業「筋強直性ジストロフィー治験推進のための臨床基盤整備の研究」平成26年度 委託業務成果報告書、32ページ
http://plaza.umin.ac.jp/~DM-CTG/pdf/matsumura26jisseki.pdf -
(参考資料2)
AMED オミックス研究用生体試料の取扱いに関する報告書(2017年10月7日版)、#81~#94 https://www.amed.go.jp//content/000055269.pdf -
(参考資料3)
糖尿病患者の神経障害は健康関連QOLとは独立に抑うつに関連する
吉田 寿美子、平井 正史、鈴木 進、粟田 主一、岡 芳知:
精神医学のフロンティア、精神神経学雑誌、112(7)、2010年
https://journal.jspn.or.jp/jspn/openpdf/1120070637.pdf -
(参考資料4)
国立精神・神経医療研究センター・バイオバンクの紹介
服部 功太郎、吉田 寿美子、後藤 雄一
脳21、18巻2号、pp78-82、2015年
https://www.molcom.jp/products/detail/98227/ -
(参考資料5)
Neuropathy is associated with depression independently of health-related quality of life in Japanese patients with diabetes
Yoshida S, Hirai M, Suzuki S, Awata S, Oka Y
Psychiatry and Clinical Neurosciences, 63, 65-72, 2009
https://www.ncbi.nlm.nih.gov/pubmed/19067994 -
(参考資料6)
NCBNニューズレター
http://ncbiobank.org/wordpress/wp-content/uploads/2015/02/02_vol3_123115.pdf
http://ncbiobank.org/wordpress/wp-content/uploads/2015/02/03_vol3_123116.pdf -
(参考資料7)
NCNPバイオバンク情報管 理システムの構築
松村 亮、服部 功太郎、吉田 寿美子、横田 悠季、宮川 友子、永井 秀明、波多野 賢二、後藤 雄一
医療情報学、34(Suppl.)、866-867、2014年 -
(参考資料8)
研究用バイオリソースの有効活用を目指した検体管理システムの開発
松村 亮、宮川 友子、服部 功太郎、吉田 寿美子、横田 悠季、永井 秀明、波多野 賢二、後藤 雄一
医療情報学、35(Suppl.)、924-926、2015年 -
(参考資料9)
NCNPのバイオリソースを活用した2017年の発表、掲載論文
http://ncbiobank.org/research/research_publication.php?nc=ncnp
掲載日 平成30年3月13日
最終更新日 令和2年3月30日


