アーカイブ B型肝炎の進行リスクをヒト、ウイルス両方から解析するためのデータストレージ構築

杉山 真也
国立国際医療研究センター ゲノム医科学プロジェクト 副プロジェクト長
日本国内で発症が確認される肝炎のうち、80%以上はウイルスによって引き起こされる。B型肝炎ウイルス(HBV)による肝炎患者は国内で110万~140万人、C型肝炎ウイルスによるものは190万~230万人いると推定されている(厚生労働省「肝炎総合対策の推進」より)。このうち、B型慢性肝炎の約10~20%は肝や肝硬変を経て肝がんに至るが、どの患者が肝がんに至るかという予後予測は現状困難である。H28~30年度臨床ゲノム情報統合データベース整備事業「B型肝炎に関する統合的臨床ゲノムデータベースの構築を目指す研究」(研究開発担当者:国立国際医療研究センター研究所 ゲノム医科学プロジェクト 溝上 雅史)では、疾患や病態に関連するヒトとHBV両方の遺伝子多型を同定することで、精度の高いリスク判定の実現を目指している。
ウイルス性肝炎のうち、C型肝炎は抗ウイルス薬の内服によってウイルスを効率に完全排除できるが、慢性化したB型肝炎の場合ではHBVを完全排除できないことがわかっている。B型肝炎は、インターフェロンや核酸アナログ製剤によって肝炎を沈静化させることはできるものの、インターフェロン療法の効果は限定的であり、また核酸アナログ製剤は一生、内服が必要で、内服を中止することで肝炎が再活性化することがある。
B型肝炎のがん化リスクをウイルスから調べる
HBVに感染すると、急性肝炎を経て肝炎が一旦沈静化する場合と、慢性肝炎へ移行する場合がある。さらに、一定の割合で、慢性肝炎から肝硬変や肝がんへ至ることが知られている。肝硬変から発がんを発症するリスクは年率10%弱だが、慢性肝炎から突発的に肝がんが出現することもあり、そのリスクは年率で1%弱。現在、これら発がんに至る患者を予測することはできていない。そのため、患者全員を等しく診療するのが現状であり、医療資源の有効活用ができているとは言い難い。リスクを精度高く予測することができれば、費用対効果の高い医療を実現できると考えられる。
B型肝炎の場合、ホストとなるヒトの遺伝子多型だけでなく、HBVの遺伝子多型も大きく影響すると考えられている。つまり、ヒト因子だけでなく、HBV因子も合わせて解析することで、より精度の高いリスク判定が可能となる。このリスク判定実現に向けて、国立国際医療研究センター研究所 ゲノム医科学プロジェクトで副プロジェクト長を務める杉山 真也先生は、HBV因子の解析を担当している。
リスク診断や予後予測の向上のために、HBVのペプチド多型まで解析する

ただ、感染症においては、ヒトゲノムの遺伝子多型だけで高いオッズ比が算出されることは稀だという。杉山先生は「オッズ比が小さい場合、その結果を患者に直接提示することはあまり適切ではないと考えています」と話す。この場合のオッズ比とは、HBV感染者の中で、肝がんなどの重篤な疾患の発症者と非発症者の間で、ある遺伝子多型の保有者の比率を比べたものだ。疫学では介入による効果を評価する指標として利用されるが、統計の知識がないと間違った受け止め方をされる可能性がある。「ヒト因子とウイルス因子の相互作用を調べ、患者ゲノムの情報にHBVの情報を加えて解析することで、より正確なオッズ比を算出できるでしょう」と、研究の目的を話す杉山先生。そうなれば、がんに至る可能性の高い患者に注意を向けやすくなり、早期発見と早期治療につながるかもしれない。
この研究プロジェクトでは、全国の試料提供施設からB型肝炎患者の生体試料と臨床情報を受け取る。生体試料から患者のゲノムを解析し、同時に血清中に含まれるHBVのゲノムも解析する。これらの情報は肝炎データストレージに登録される。患者とHBV両方のゲノム、さらには臨床情報も登録されることで、リスク診断や予後予測の向上につながると期待される(図1、図2)。
「精度の高い解析を行うには多くの症例が必要となります。そのため、まずは、ヒトとHBV両方の遺伝情報と患者の臨床情報を組み合わせたデータセットを蓄積することを第一のコンセプトに掲げています」(杉山先生)。ヒトと肝炎ウイルス両方の観点からデータストレージを構築する手法は海外ではほとんどなく、新しい試みであるという。
杉山先生の担当するHBV解析では、遺伝子レベルだけでなく、ペプチドレベルの多型まで解析する。杉山先生は、「ウイルスたんぱく質が主な抗原となり、免疫反応が誘導されていることから、ペプチド配列まで追いかけることが重要になります」と、その意義を説明する。
「HBVは、遺伝子型(genotype)でA~Jの10型に分類できます。そのうちgenotype C(注:C型肝炎ではなくHBV genotype Cを指す)に感染すると肝がんを発症しやすいのですが、肝がんに至らない患者もいます。その差を説明する1つの要因として、HBV遺伝子型だけでなく、HBV遺伝子型の最終産物であるペプチドの多型とヒト遺伝子多型の組み合わせに関連があるのではないかと考えています」(杉山先生)。
現在は、ヒト側の因子の抽出はほぼ終わり、それぞれに対応するウイルスのペプチド配列もわかり始めてきた段階だ。これらを積み重ねることで、多くの患者に適用できるバリエーションをそろえることができるだろうと考えている。
解析においては、やはりNGS(Next Generation Sequencer:次世代シークエンサー)の存在が大きいという。「以前、ウイルスを研究していた時は、クローンを1つずつしか読めませんでしたが、NGSを使えば患者の体内にあるウイルスのバリエーションをほぼ全てに近い形でリスト化できます。ヒトとウイルスの相互作用を知る上では重要な情報になるので、テクノロジーの進歩があったからこそ今の研究が可能になったと言っても過言ではありません」と、そのインパクトを振り返る。
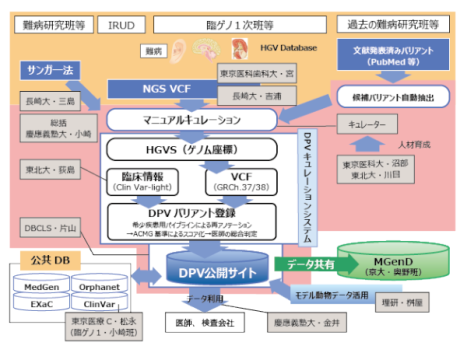
図1:肝炎データベース研究の戦略
(出典:肝炎データストレージ(DS)Webサイト)
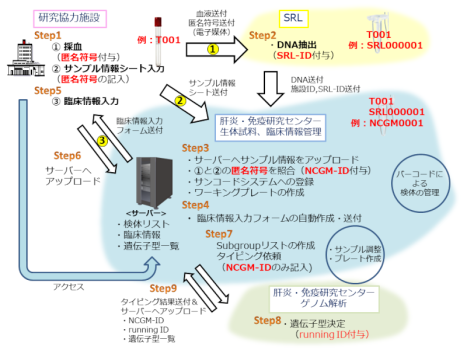
1.検査会社から採血管(ゲノムDNA用:7ml×2本、血清用:7ml×1本)を受け取り、対象者から採血する。連結可能匿名化(匿名符号の付与)をしたうえで、匿名符号、施設名、担当医師名を与えた形で検査会社へ試料を提出する。
2.国際医療研究センターから提供される「サンプル情報シート」に、対象者の匿名符号および必須情報を入れて返送する。
3.検査会社から届く伝票に記載される匿名符号とサンプル情報シートに記載される匿名符号との一致が確認できたら、国際医療研究センターから「臨床情報入力フォーム」を送付。これに、提供者がゲノム解析に必要となる臨床情報(詳細版)を記載して返送する。
(出典:肝炎データストレージ(DS)Webサイトを元に一部改変)
日本人が感染しやすいHBVのゲノム解析に向けた、日本人による、日本人のためのデータストレージ
WHOの報告によると、世界で約2.5億人がHBVに感染していると推定されているが、その75%はアジア太平洋周辺諸国に存在する。また、欧米ではHBVのうちgenotype AとDが多い一方で、アジアではgenotype BとCが多い傾向にある。さらに、HBVのゲノム配列を見れば日本由来か中国由来かということまで分かるようになっている。
杉山先生は、「薬剤の効きやすい・効きにくいの差が人種によって違うことが肝炎においても報告があります。人種の差、そしてHBVゲノムの差を考慮すれば、他のゲノム医療と同じく、日本人ゲノムと日本人に感染しやすいHBVゲノムを解析して病態と突き合わせる研究が、日本人のための医療には必要です」と、国内でデータストレージを構築する必要性を強調する。
また、この研究プロジェクトで得られたデータは、他のデータストレージ(稀少・難病、がん、認知症など)の枠を超えて統合される。B型肝炎の研究で得られた知見が他の疾患に活用されるだけでなく、その逆も期待される。疾患を超えた共同研究が本事業のコンセプトと言えるだろう。
なお、感染症としてのB型肝炎の対策の1つは、ワクチン接種だ。日本では2016年10月からB型肝炎ワクチンが定期接種化され、0歳児は3回の接種が無料で受けられる。これは、WHOの掲げる「2030年までに世界で新たな感染を90%、HBV感染による死亡を65%減少させる」という方針に従ったものである。
ただし、ワクチンを接種しても効果の差があり、その原因は全て解明されているわけではない。例えば、日本で作製されたワクチンと、海外で作製されたワクチンを接種したときで応答性が異なるが、その理由は不明であった。
杉山先生らのグループは1193名の日本人データに基づきGWAS(Genome-Wide Association Study:ゲノムワイド関連解析)を用いて力価を決めるヒト因子を同定した(推薦論文)。「この成果は、ワクチンの抗体価を上げるための新しい接種前評価方法や接種計画の開発に活用できます。すでに臨床試験に向けた準備を進めています。また、新規にワクチンを開発するには時間もコストもかかりますので、現在の国産のワクチンで効果がない人に対しては、例えば海外にすでに存在しているものの中からその人のゲノムに適したものを探索して導入することも、方法の1つとしてあり得るでしょう」(杉山先生)。
ワクチンが定期接種化されたとはいえ、ワクチン未接種による母子感染や、大人でもピアスの穴あけや性交渉による感染が後をたたない。杉山先生は、「HBVの感染力は非常に高く、日常生活の中でもHBVと接するリスクがあります。そこで感染しないよう、抗体価を高く維持できることが望ましいと考え、研究を進めています」と、感染防止に向けた取り組みについても説明する。
研究と臨床の橋渡しとなる人材育成に向けて

語る杉山先生
事業を進める上では、当然ながら臨床の現場にいる医師や看護師らの協力が欠かせない。杉山先生は、ビジョンの共有を意識しながらサンプル依頼を呼びかけている。
今後ネックになるとすれば、個々の患者の解析結果を臨床現場に返す際に橋渡しとなる人材が不足していることだと、杉山先生は危惧する。
現状では、研究に精通している、M.D.やPh.D.を取得した医師が外来などで患者に直接説明することもあるが、人数も時間も限られてしまう。そのため、臨床遺伝専門医や遺伝カウンセラーといった人材が求められているが、このような人材は不足しており、各施設に必ずいるわけではないのが実情だ。国内学会と連携して、トレーニングできる環境を整えていきたいとしている。
これはB型肝炎に限らず、ゲノム医療が広がるにつれて、どの領域でも課題になるだろう。
杉山先生は、本事業のように基礎と臨床の間にある研究領域では実用化や臨床応用が近く、魅力を感じやすいと話す。「実際の臨床現場での問題点を医師らと協力して解決に導くことは、使命感とやりがいを得られます。また、実用化を目指した研究は、臨床だけでなく、知財や企業を含めた多分野の人たちと交流をもつことにつながり、自身の研究や考え方に変化をもたらします。こういった分野に多くの若手研究者が参画されることを期待しています」と呼びかけた。
インタビュー動画
- コラム研究者紹介(youtube動画)
推薦論文
Key HLA-DRB1-DQB1 haplotypes and role of the BTNL2 gene for response to a hepatitis B vaccine.
雑誌名 Hepatology
号、発行年 2018 in press
研究者経歴
1980年、愛知県生まれ。2004年、名古屋市立大学卒業。2009年、名古屋市立大学大学院博士課程修了(医学博士)。2009年4月から日本学術振興会特別研究員(PD)。2011年4月から国立国際医療研究センター研究所上級研究員。2015年1月から同研究所主任研究員。2016年4月から現職。専門は、ウイルス性肝炎、ゲノム医科学。
掲載日 平成31年2月15日
最終更新日 令和2年3月30日


